不妊治療に直面されている皆様へ。もしかしたら、これまでの治療で希望が見えにくくなっている方もいらっしゃるかもしれません。しかし、不妊治療の分野では、日進月歩で革新的な技術が生まれ、多くのご夫婦に新たな可能性をもたらしています。この先進医療は、従来の治療では難しかった状況にも光を当て、妊娠への道筋を拓く大きな力となるでしょう。この記事では、日本で現在受けられる先進的な不妊治療について、その種類や具体的な内容、それぞれの技術がどのような役割を果たすのかを詳しくご紹介いたします。さらに、治療にかかる費用や利用できる助成制度の最新情報、そしてご自身に合った治療法を選ぶ上での大切なポイントも解説します。未来を見据えた再生医療や、卵子・精子凍結の進化まで、多角的な視点から不妊治療の「今」と「これから」をお伝えすることで、皆様が納得のいく選択をし、前向きな気持ちで希望を育むための一助となることを目指します。
1. 不妊治療における先進医療とは
不妊治療は、多くのご夫婦にとって人生設計における大切なテーマとなっています。その中で、従来の治療ではなかなか結果が出なかった方や、より確実性の高い方法を求める方々から注目を集めているのが先進医療です。
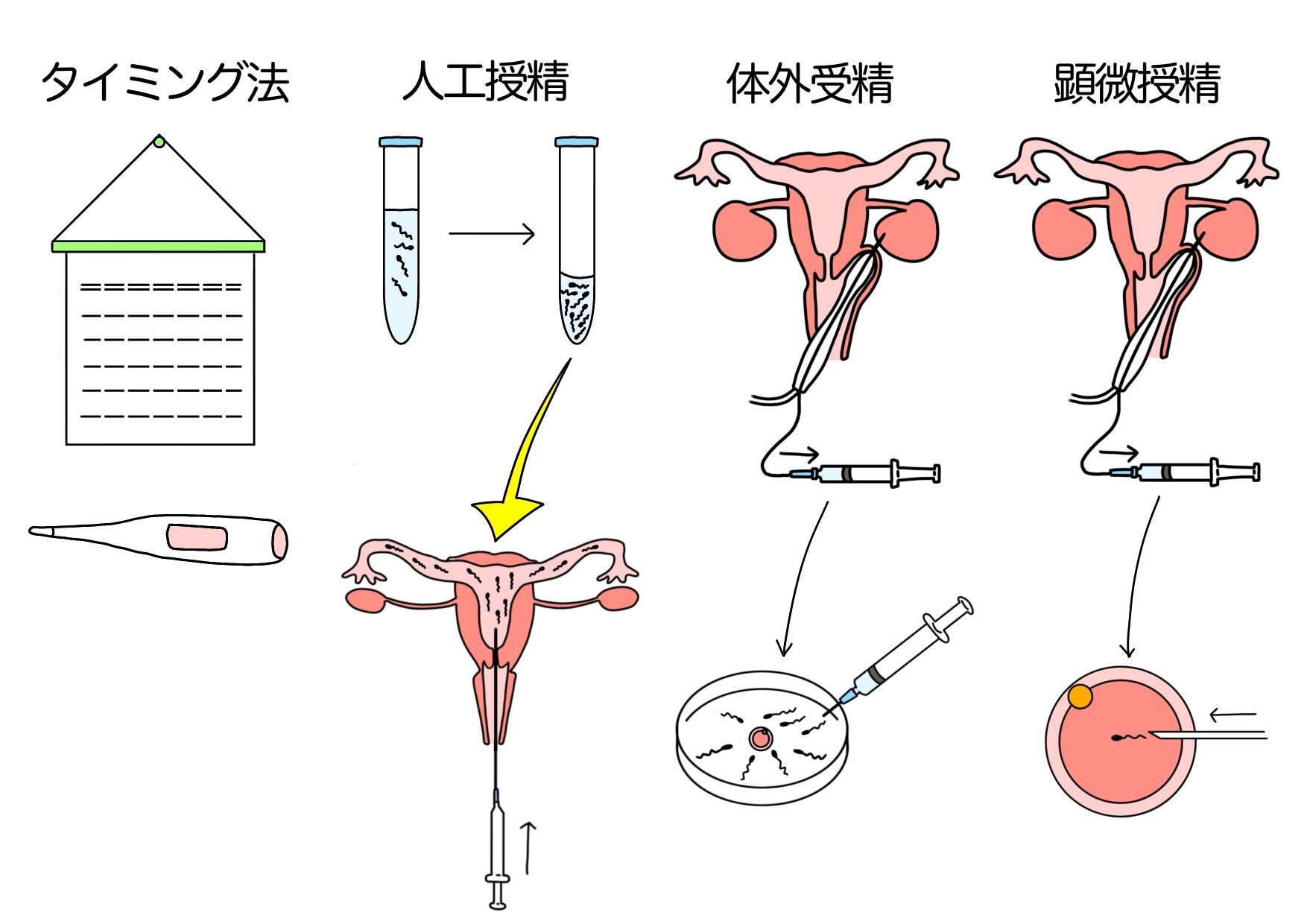
先進医療とは、厚生労働大臣が定める高度な医療技術であり、保険診療の対象外となるものの、安全性と有効性が一定程度認められた治療法を指します。一般的な不妊治療であるタイミング法、人工授精、体外受精といったステップアップの先に位置づけられることが多く、より専門的で個別化されたアプローチが可能になります。
具体的には、最新の研究成果や技術革新に基づき、妊娠率の向上や流産率の低減を目指すための多様な技術が含まれます。例えば、胚の培養環境を最適化する技術、着床をサポートする検査や処置、さらには遺伝子レベルでの検査などが該当します。これらの技術は、一人ひとりの身体の状態や不妊の原因に合わせて、より精密な治療計画を立てることを可能にします。
1.1 なぜ今不妊治療で先進医療が注目されるのか
不妊治療において先進医療がこれほどまでに注目される背景には、いくつかの要因が考えられます。
まず、現代社会における晩婚化や晩産化が進み、年齢とともに不妊のリスクが高まる傾向にあることが挙げられます。これにより、一般的な治療だけでは妊娠に至ることが難しいケースが増加し、より高度な医療技術へのニーズが高まっています。
次に、不妊治療技術そのものの飛躍的な進歩があります。培養液の改良、胚の観察技術の向上、遺伝子解析の精度向上など、日進月歩で新しい技術が開発されています。これらの技術は、従来の治療では見過ごされていた不妊の原因を特定したり、より良い結果に繋がる可能性を高めたりするものです。
さらに、不妊に関する情報が多様化し、多くのご夫婦がインターネットなどを通じて最新の治療法について積極的に情報を収集するようになりました。これにより、先進医療に対する認知度が高まり、自らの状況に合った最適な選択肢を求める声が増えています。
加えて、これまで原因不明とされてきた不妊に対しても、先進医療によって新たな知見が得られ、具体的なアプローチが可能になるケースが増えていることも大きな理由です。これにより、多くのご夫婦が再び妊娠への希望を抱くことができるようになっています。
1.2 先進医療がもたらす新たな希望
先進医療は、不妊に悩むご夫婦にこれまでの治療では得られなかった新たな希望をもたらします。
第一に、妊娠率の向上が期待できる点です。特に、体外受精や顕微授精といった生殖補助医療において、胚の選別精度を高めたり、子宮内の着床環境を最適化したりする先進技術は、妊娠に至る可能性を大きく引き上げることが期待されます。これにより、何度も治療を経験しても結果が出なかった方々にとって、新たな光となります。
第二に、流産のリスクを低減できる可能性も示唆されています。例えば、着床前診断のように、移植前に染色体異常のない胚を選別する技術は、流産の主な原因の一つである染色体異常による流産を未然に防ぐことに貢献します。これにより、精神的、身体的な負担を軽減し、より安心して妊娠期間を過ごせるようになります。
第三に、これまで妊娠が困難とされてきた特定の原因を持つ方々にも、新たな選択肢を提供します。例えば、重度の男性不妊や、子宮内膜の環境に問題がある場合など、従来の治療ではアプローチが難しかったケースでも、先進医療によって個別の原因に特化した治療が可能になることがあります。
これらの先進医療は、単に妊娠を目指すだけでなく、より安全で健康な妊娠と出産へと繋がる可能性を広げ、ご夫婦の未来に大きな希望をもたらすものと言えるでしょう。
2. 日本で受けられる不妊治療の主要な先進医療
不妊治療の分野では、日進月歩で新たな技術や検査方法が開発され、日本国内でも多くの先進医療が導入されています。これらの技術は、従来の治療では難しかった状況に新たな光を当て、多くのご夫婦に妊娠への希望をもたらしています。ここでは、現在日本で受けられる主要な先進医療について、その内容と期待される効果を詳しくご紹介いたします。
2.1 体外受精 顕微授精を支える先進技術
体外受精や顕微授精は、不妊治療の中心的役割を担う治療法ですが、その成功率をさらに高めるために、さまざまな先進技術が活用されています。これらの技術は、胚の質を向上させたり、着床しやすい環境を整えたりすることで、妊娠の可能性を広げます。
2.1.1 タイムラプス培養で胚の成長を詳細に観察
タイムラプス培養とは、特殊な培養器の中で受精卵(胚)を連続的に撮影し、その成長過程を動画として記録する技術です。従来の培養方法では、胚の観察のために培養器から取り出す必要がありましたが、タイムラプス培養では胚を培養器から出すことなく、培養環境を維持したまま、発育の様子を詳細に観察できます。
この技術により、胚の分割速度や形態変化といった、肉眼では捉えにくい微細な情報まで得られるようになりました。これにより、より発育能力の高い、着床に適した胚を選び出すことが可能になり、妊娠率の向上に貢献すると期待されています。胚へのストレスを最小限に抑えながら、客観的なデータに基づいて胚を選別できる点が大きな利点です。
2.1.2 SEET法で着床環境を整える
SEET法(子宮内膜刺激胚移植法)は、胚移植の数日前に、胚を培養した培養液の一部を子宮内に注入することで、子宮内膜を着床しやすい状態に整えることを目的とした先進医療です。胚が分泌する物質が子宮内膜に作用し、着床を促す効果があると考えられています。
具体的には、胚盤胞を培養した培養液には、胚から分泌されたサイトカインや成長因子などが含まれています。これらの物質をあらかじめ子宮内に注入することで、子宮内膜の細胞が活性化され、胚が子宮内膜に着床しやすくなる環境を作り出すことが期待されています。特に、過去に良好な胚を移植しても着床しなかった方など、着床不全の改善策として注目されています。
2.2 着床不全 不育症への不妊治療 先進医療
良好な胚を移植しても妊娠に至らない「着床不全」や、妊娠しても流産を繰り返してしまう「不育症」は、不妊治療において大きな課題です。これらの問題に対し、子宮内膜や子宮環境に着目した先進医療が開発され、原因の特定と改善を目指しています。
2.2.1 ERA検査で最適な移植時期を特定
ERA検査(子宮内膜受容能検査)は、個々の女性にとって胚が最も着床しやすい「着床の窓」と呼ばれる期間を正確に特定するための検査です。子宮内膜は、月経周期の中で胚を受け入れる準備が整う時期が限られており、この時期は個人差が大きいことが知られています。
この検査では、子宮内膜の組織を少量採取し、着床に関わる遺伝子の発現パターンを解析します。その結果に基づいて、胚移植を行うべき最適なタイミングを割り出すことで、着床率の向上を目指します。特に、良好な胚を複数回移植しても妊娠に至らなかった方や、子宮内膜の厚さが十分であるにもかかわらず着床しない方に有効な選択肢とされています。
2.2.2 子宮内フローラ検査で子宮環境を改善
近年、腸内フローラ(細菌叢)が健康に大きく影響することが知られていますが、子宮内にも独自の細菌叢が存在し、そのバランスが着床や妊娠の継続に影響を与えることが分かってきました。子宮内フローラ検査は、子宮内の細菌の種類や量を調べ、着床に悪影響を及ぼす可能性のある細菌の有無や、善玉菌である乳酸菌の割合などを評価する検査です。
子宮内の乳酸菌が優位な状態は、着床にとって良好な環境であると考えられています。もし、悪玉菌が優勢であったり、特定の細菌が多い場合は、抗菌薬の使用や乳酸菌の補充などによって子宮内環境を改善し、着床率や妊娠継続率の向上を目指します。不妊の原因が不明な場合や、着床不全・不育症の方に検討されることがあります。
2.2.3 子宮内膜スクラッチの可能性
子宮内膜スクラッチは、胚移植を行う周期の前に、子宮内膜を意図的に軽く傷つける処置です。この処置によって、子宮内膜の修復過程で、着床を助けるサイトカインや成長因子などの物質が分泌されると考えられています。
子宮内膜に軽い炎症を起こすことで、内膜の受容性を高め、胚の着床を促進することを目的としています。まだ研究段階の部分もありますが、特に反復着床不全の方において、一部で効果が期待される先進医療の一つとして実施されています。
2.3 遺伝子に着目した不妊治療 先進医療
不妊の原因の中には、遺伝子や染色体に関わる問題も少なくありません。遺伝子に着目した先進医療は、胚の染色体異常を調べたり、男性不妊の原因を遺伝子レベルで探ったりすることで、より確実な妊娠を目指し、流産のリスクを低減する可能性を秘めています。
2.3.1 着床前診断 PGT-A PGT-SRの現状
着床前診断(PGT)は、体外受精で得られた胚の一部を採取し、遺伝子や染色体の異常がないかを調べる検査です。日本国内では、日本産科婦人科学会の厳格な倫理審査と承認を経て、特定の施設でのみ実施が認められています。
主な種類としては、以下の二つがあります。
| 検査の種類 | 目的 | 対象となる状況 |
| PGT-A(Preimplantation Genetic Testing for Aneuploidy) | 胚の染色体異数性(数的な異常)を調べる | 高齢での妊娠、反復流産、反復着床不全など、染色体異数性が原因で妊娠に至らない、または流産を繰り返す可能性のある場合 |
| PGT-SR(Preimplantation Genetic Testing for Structural Rearrangement) | 親の均衡型染色体転座などの構造異常が胚に受け継がれていないかを調べる | 親のどちらかに染色体の構造異常(転座、逆位など)があり、それが原因で不妊や反復流産、先天性異常の子どものリスクがある場合 |
これらの検査は、染色体異常による流産のリスクを低減し、健康な赤ちゃんを授かる可能性を高めることを目的としています。ただし、検査には限界があり、全ての遺伝子疾患や染色体異常を診断できるわけではありません。
2.3.2 精子DNA断片化検査で男性不妊の原因を探る
男性不妊の原因は多岐にわたりますが、近年、精子のDNAの損傷が不妊の一因となることが注目されています。精子DNA断片化検査は、精子に含まれるDNAがどの程度損傷しているかを調べる検査です。
精子DNAの断片化が多いと、受精率の低下、胚の発育不良、着床不全、さらには流産のリスクが高まる可能性が指摘されています。この検査によって、男性不妊の原因をより詳細に特定し、適切な治療方針を決定するための重要な情報が得られます。例えば、抗酸化物質の摂取や生活習慣の改善、場合によっては精巣から直接精子を採取する治療法などが検討されることがあります。
3. 不妊治療の先進医療にかかる費用と保険適用
3.1 高額になりがちな先進医療の費用相場
不妊治療における先進医療は、高度な技術を用いるため、一般的に費用が高くなる傾向があります。 これらの技術は、従来の治療法では難しかった妊娠の可能性を高める一方で、経済的な負担が大きくなる場合があります。 先進医療の費用は、治療内容や使用する技術の種類によって大きく異なります。 例えば、タイムラプス培養で胚の成長を詳細に観察する技術や、ERA検査で最適な移植時期を特定する検査など、それぞれの先進医療には固有の費用がかかります。 また、これらの先進医療は、多くの場合、体外受精や顕微授精といった基本的な治療と組み合わせて行われるため、全体の治療費はさらに高くなることが考えられます。 治療計画全体を通して、複数の先進医療を組み合わせることもあり、その都度費用が発生するため、事前にしっかりと情報を収集し、計画を立てることが大切です。
3.2 保険適用と助成制度の最新情報
不妊治療は、2022年4月より保険適用が拡大され、多くの基本的な治療が公的医療保険の対象となりました。 しかし、先進医療に分類される技術そのものの費用は、原則として保険適用外となります。 これは「混合診療」と呼ばれる特殊なケースで、保険診療と保険外診療を併用する際に、保険外診療部分の費用は全額自己負担となるのが一般的です。 ただし、不妊治療の先進医療においては特例が設けられており、先進医療部分の費用は自己負担となりますが、それ以外の診察や投薬、基本的な処置など保険適用となる部分は保険診療として扱われます。 この仕組みにより、先進医療を受ける際の経済的負担が一部軽減されることになります。
また、国や地方自治体では、不妊治療を受ける方々への経済的支援策を設けています。 かつては「特定不妊治療費助成制度」がありましたが、保険適用拡大に伴い、多くの自治体で制度が見直されています。 現在は、各地方自治体が独自の助成制度や支援事業を実施している場合があります。 これらの制度は、居住している自治体によって内容や条件が大きく異なるため、ご自身の自治体の窓口やウェブサイトで最新の情報を確認することが非常に重要です。 助成の対象となる先進医療の種類、所得制限、申請期間、必要書類などが定められていることが一般的です。 これらの制度を上手に活用することで、経済的な負担を少しでも軽減できる可能性があります。
不妊治療にかかる費用は、医療費控除の対象となる場合があります。 医療費控除は、年間で支払った医療費が一定額を超えた場合に、所得税の還付や住民税の軽減が受けられる制度です。 先進医療の自己負担分も、医療費控除の対象となることがあります。 ただし、この制度を利用するためには、確定申告を行う必要があります。 詳細は国税庁のウェブサイトなどで確認し、ご自身の状況に合わせて検討してください。
以下に、先進医療の費用と保険適用に関する主要な点をまとめました。
| 項目 | 内容 |
| 先進医療の費用 | 高度な技術を用いるため、一般的に費用が高くなる傾向があります。治療内容や技術の種類によって費用は異なります。 |
| 保険適用 | 先進医療技術そのものの費用は保険適用外です。ただし、それ以外の診察や基本的な処置など、保険診療部分は保険適用となります。 |
| 地方自治体の助成 | 各地方自治体が独自の助成制度や支援事業を実施している場合があります。居住地の自治体で最新情報を確認することが大切です。 |
| 医療費控除 | 先進医療の自己負担分も、医療費控除の対象となることがあります。確定申告で申請が必要です。 |
4. 先進医療を選ぶ際のポイントと注意点
不妊治療における先進医療は、妊娠への新たな希望をもたらす一方で、その選択には慎重な検討が求められます。ご自身の状況に最も適した治療法を見つけるためには、いくつかの重要なポイントと注意点を理解しておくことが大切です。
4.1 専門家との相談の重要性
不妊治療の先進医療は、日々進化しており、その種類やアプローチは多岐にわたります。ご自身の身体の状態や不妊の原因、これまでの治療歴などを踏まえ、最適な選択をするためには、不妊治療に精通した専門家との十分な話し合いが不可欠です。
専門家は、最新の医学的知見に基づき、各先進医療の具体的な内容、期待できる効果、潜在的なリスク、そしてご自身のケースに合わせた適切な選択肢を提示してくれます。疑問や不安に感じることがあれば、どんな小さなことでも積極的に質問し、納得がいくまで説明を求める姿勢が大切です。また、一つの意見に偏らず、必要であれば複数の専門家の意見を聞く「セカンドオピニオン」も有効な選択肢となり得ます。
ご自身の身体は唯一無二であり、他の方の成功例が必ずしもご自身に当てはまるとは限りません。専門家との対話を通じて、ご自身の状況を深く理解し、現実的な期待値を持ちながら治療に臨むことが、後悔のない選択につながります。
4.2 不妊治療施設選びの基準
先進医療を受ける不妊治療施設を選ぶ際には、いくつかの基準を設けて比較検討することが重要です。単に提供されている先進医療の種類だけでなく、総合的なサポート体制や情報提供の透明性なども考慮に入れる必要があります。
| 検討項目 | 具体的な内容 |
| 提供される先進医療の種類と実績 | ご自身が検討している先進医療がその施設で提供されているか、また、その技術に対する経験や実績はどうかを確認することが重要です。特定の先進医療に特化している施設もあれば、幅広い選択肢を提供する施設もあります。 |
| 専門家の知識と経験 | 不妊治療の専門家が、最新の知識と豊富な経験を持っているかどうかも大切なポイントです。丁寧な説明と、個別の状況に応じた柔軟な対応をしてくれる専門家がいる施設を選びましょう。 |
| 情報提供の透明性 | 治療内容、治療計画、それに伴う費用、そして治療の進捗状況などについて、明確で分かりやすい情報提供が行われているかを確認してください。不明瞭な点がないか、疑問を解消できる体制があるかどうかも重要です。 |
| 精神的サポート体制 | 不妊治療は身体的だけでなく、精神的な負担も大きいものです。カウンセリングや相談窓口など、心のケアに対するサポート体制が充実しているかも、施設選びの重要な基準となります。 |
| 通いやすさ | 治療期間中、定期的に施設へ通うことになります。地理的なアクセスだけでなく、予約の取りやすさや待ち時間なども考慮し、ご自身の生活スタイルに無理なく通える施設を選ぶことが大切です。 |
| 治療方針の合致 | 施設の治療方針や理念が、ご自身の治療に対する考え方と合致しているかどうかも確認しましょう。納得して治療を進めるためには、施設との信頼関係が不可欠です。 |
これらの項目を参考に、複数の施設を比較検討し、ご自身にとって最も信頼でき、安心して治療を任せられる場所を見つけることが、成功への第一歩となります。
4.3 メリットとデメリットを理解する
不妊治療の先進医療を選択する際には、そのメリットとデメリットの両方を深く理解しておくことが大切です。期待できる効果だけでなく、潜在的な負担やリスクについても認識しておくことで、治療に対する現実的な見通しを持つことができます。
4.3.1 先進医療のメリット
- 妊娠の可能性の向上: 従来の治療法では難しかったケースでも、先進技術を用いることで妊娠への道が開ける可能性があります。特に、特定の不妊原因に対して高い効果が期待できる技術もあります。
- 個別化された治療: 精密な検査や解析に基づき、個々の患者さんの状態に合わせた最適な治療計画を立てることが可能になります。これにより、無駄な治療を避け、効率的に妊娠を目指せる場合があります。
- 原因不明不妊へのアプローチ: これまでの検査では特定できなかった不妊原因に対し、先進医療の検査や技術が新たな手がかりをもたらし、治療へとつなげられることがあります。
- 精神的な安心感: 最新の技術を試すことで、「できる限りのことをした」という達成感や、治療に対する前向きな気持ちを維持しやすくなることがあります。
4.3.2 先進医療のデメリットと注意点
- 身体的・精神的負担: 高度な治療であるため、検査や処置に伴う身体的な負担や、結果を待つ間の精神的なストレスが大きくなる可能性があります。
- 治療の確実性: 先進医療であっても、100%の妊娠を保証するものではありません。期待通りの結果が得られない可能性も理解しておく必要があります。
- 未知のリスクの可能性: 新しい技術であるため、長期的な影響や、まだ明らかになっていないリスクが存在する可能性も考慮に入れておくべきです。
- 選択肢の多さによる迷い: 多種多様な先進医療があるため、どの治療法を選ぶべきか迷ってしまうことがあります。専門家との十分な相談がより一層重要になります。
これらのメリットとデメリットを総合的に考慮し、ご自身の価値観やライフプランと照らし合わせながら、慎重に意思決定を進めることが、納得のいく不妊治療へとつながります。
5. 不妊治療 先進医療の未来と最新研究
不妊治療の分野は、日進月歩で進化を続けています。現在では想像もつかないような画期的な技術が、未来の妊娠を可能にするかもしれません。ここでは、再生医療やゲノム編集といった最先端の研究が不妊治療にもたらす可能性と、すでに広く利用されている卵子・精子凍結技術のさらなる進化について深く掘り下げていきます。
5.1 再生医療やゲノム編集の可能性
未来の不妊治療を語る上で、再生医療とゲノム編集技術は避けて通れないテーマです。これらの研究は、これまで治療が困難とされてきた不妊の原因に対し、新たな光を当てる可能性を秘めています。
5.1.1 再生医療が拓く生殖医療の新境地
再生医療は、iPS細胞(人工多能性幹細胞)などの幹細胞を用いて、失われた組織や臓器の機能を回復させることを目指す医療分野です。不妊治療においては、卵子や精子といった生殖細胞を体外で作り出す研究が進められています。
例えば、マウスではすでにiPS細胞から卵子や精子を作り出し、受精させて子孫を得ることに成功しています。この技術がヒトに応用されれば、卵巣機能不全や無精子症など、これまで自身の生殖細胞を持つことができなかった方々にとって、遺伝的なつながりを持つ子どもを授かる希望が生まれるかもしれません。
しかし、ヒトへの応用には、安全性や倫理的な課題、そして技術的なハードルがまだ多く存在します。研究は慎重に進められており、その実現には時間を要すると考えられています。
5.1.2 ゲノム編集技術がもたらす可能性と課題
ゲノム編集技術は、生命の設計図であるDNAをピンポイントで改変する技術です。CRISPR/Cas9(クリスパー・キャスナイン)システムなどがその代表例です。
不妊治療の分野では、例えば特定の遺伝性疾患が原因で不妊となっている場合や、その疾患が子どもに遺伝するリスクが高い場合に、受精卵の段階で遺伝子を修正する可能性が議論されています。これにより、遺伝性疾患のない健康な子どもを授かる道が開かれるかもしれません。
一方で、ゲノム編集技術の受精卵への適用は、「デザイナーベビー」といった倫理的な懸念や、予期せぬ影響が生じる可能性など、社会全体で議論すべき重要な課題を抱えています。現在の日本では、生殖細胞や受精卵へのゲノム編集は、研究目的であっても実施が厳しく制限されています。
再生医療とゲノム編集技術が不妊治療にもたらす可能性と課題をまとめると、以下のようになります。
| 技術分野 | 不妊治療への主な可能性 | 主な課題と留意点 |
| 再生医療 | ● iPS細胞からの卵子・精子作成
● 卵巣機能不全や無精子症の方への適用 ● 遺伝的つながりを持つ子どもを授かる希望 |
● ヒトへの安全性と有効性の確立
● 倫理的な問題(生命の尊厳など) ● 技術的なハードルの高さ |
| ゲノム編集 | ● 遺伝性疾患を持つ受精卵の遺伝子修正
● 遺伝性疾患のない健康な子どもを授かる可能性 ● 特定の不妊原因の根本的解決 |
● 「デザイナーベビー」に関する倫理的懸念
● 予期せぬ遺伝子への影響(オフターゲット効果) ● 社会的な合意形成の必要性 ● 法規制による厳格な制限 |
5.2 卵子 精子凍結の進化と選択肢
卵子や精子の凍結保存は、不妊治療の選択肢を広げる重要な先進医療の一つとして、すでに多くの人に利用されています。この技術は、今後もさらなる進化を遂げ、より多くの選択肢を提供していくことでしょう。
5.2.1 卵子凍結の現状と未来
卵子凍結は、主に将来の妊娠に備えて若い時の卵子を保存する目的で行われます。特に、「社会的卵子凍結」として、キャリア形成やパートナーとの出会いのタイミングなど、さまざまなライフプランに合わせて利用する人が増えています。
また、がん治療などで生殖機能が損なわれる可能性がある場合にも、治療前に卵子を凍結保存することで、治療後の妊娠の可能性を残すことができます。凍結技術の進歩により、卵子の生存率や融解後の妊娠率も向上しており、より安心して選択できるものとなっています。
今後は、より長期間、より安定した状態で保存できる技術の開発や、凍結・融解プロセスにおける卵子への負担をさらに軽減する研究が進むことが期待されます。
5.2.2 精子凍結の重要性と選択肢の広がり
精子凍結もまた、不妊治療において重要な役割を担っています。男性不妊の原因の一つである無精子症の治療で、精巣内からわずかに採取できた精子を保存する場合や、がん治療などによって将来的に精子の生産能力が失われる可能性がある場合に、事前に精子を凍結保存します。
また、体外受精や顕微授精の際に、パートナーが当日来院できない場合や、採精が困難な場合に備えて、あらかじめ精子を凍結しておくこともあります。精子凍結は、男性の生殖に関する選択肢を広げ、安心して治療に臨むための重要な手段となっています。
将来的には、より簡便な方法での精子採取や、凍結保存による精子への影響を最小限に抑える技術の進歩が期待されています。
6. まとめ
不妊治療における先進医療は、これまで妊娠が困難であった方々にとって、まさに希望の光となりつつあります。体外受精や顕微授精を支えるタイムラプス培養やSEET法、着床不全や不育症にアプローチするERA検査や子宮内フローラ検査、そして遺伝子に着目した着床前診断(PGT-A、PGT-SR)や精子DNA断片化検査など、その技術は日々進化を遂げています。
これらの先進医療は、個々の状態に合わせたより精密な治療を可能にし、妊娠への可能性を大きく広げています。確かに費用が高額になるケースもありますが、保険適用や助成制度の拡充により、以前よりも利用しやすくなっているのが現状です。
先進医療を選択する際には、ご自身の状況を深く理解し、専門医と十分に相談することが何よりも重要です。また、治療のメリットとデメリットを正しく把握し、信頼できるクリニックを選ぶことが、後悔のない選択につながります。未来には再生医療やゲノム編集といったさらなる技術の発展も期待されており、不妊治療の選択肢は今後も広がっていくことでしょう。
先進医療は、不妊に悩む多くのご夫婦に、新たな可能性と希望をもたらす重要な選択肢です。最新の情報を得て、ご自身にとって最適な治療法を見つけることが、夢の実現への第一歩となります。



コメント